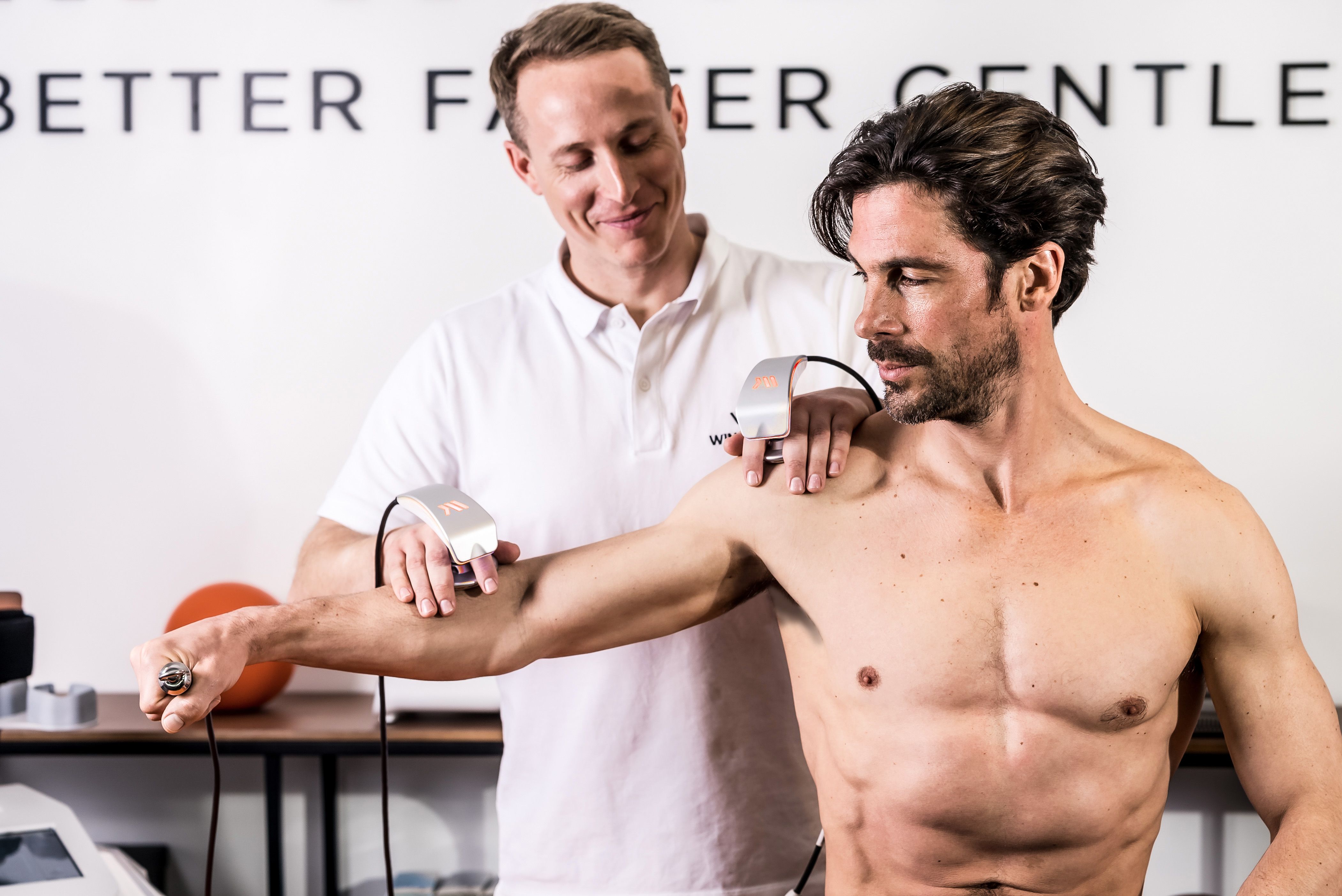
La tecarterapia Winback elimina el dolor y libera el movimiento para acelerar el proceso de rehabilitación.
Totalmente no invasiva. 100% natural.


T.E.C.A.R significa Transferencia de Energía Capacitiva y Resistiva.
Tecar es corriente alterna de alta frecuencia.
Según el principio del Dr. D'Arsonval, Tecar provoca un flujo de iones a través de rápidas oscilaciones eléctricas en el entorno celular.
El término científico y físico para describir este fenómeno es la permitividad de la membrana celular.
Los estudios científicos han demostrado que 300kHz -1200kHz inducen un aumento de los intercambios intra y extracelulares y un efecto diatérmico en los tejidos vivos.
La tecarterapia Winback tiene tres efectos para acelerar la rehabilitación.
Hace permeable la membrana plasmática, estimulando el intercambio intra y extracelular.
Elimina el dolor
Inhibe la transmisión de los mensajes de dolor. Este efecto se debe a las oscilaciones eléctricas que interrumpen la transferencia normal de las señales de dolor.
Study: Bretelle F, Fabre C, Golka M, Pauly V, Roth B, Bechadergue V, Blanc J. (2020) Capacitive-resistive radiofrequency therapy to treat postpartum perinal pain: a randomized study. PLoS One, 15(4):e0231869.4
Restablecer el movimiento
Aumenta la temperatura ayudando a liberar las tensiones musculares y mejorar la vascularización para facilitar el movimiento. Gana libertad y amplitud de movimiento.
Study: Lee H-r, Shim J-h, Oh D-w. (2017) Effects of high-frequency diathermy integrated into suboccipital release on tenderness and neck mobility and disability in people with chronic tension-type headache. Physical Therapy Korea, 24(2):37-47
Estimula el metabolismo
Aumenta la resistencia natural de los tejidos biológicos, creando una diatermia que es utilizada por el sistema vascular y linfático.
Study: Clijsen R, Leoni D, Schneebeli A, Cescon C, Soldini E, Li L, Barbero M. (2020) Does the application of Tecar therapy affect temperature and perfusion of skin and muscle microcirculation? A pilot feasibility study on healthy subjects. J Altern Complement Med, 26(2):147-153.


Propiedades dieléctricas y tejido humano
C. Gabriel - 1996 "Las propiedades dieléctricas de los tejidos biológicos" probó diferentes frecuencias en diferentes tejidos y demostró que el rango entre 300 y 1000Khz es el más eficaz para todo tipo de tratamientos del cuerpo humano.
PERMITTIVIDAD = Permeabilidad del tejido. CONDUCTIVIDAD = Depende de la resistencia del tejido.
El mejor rendimiento entre PERMITTIVIDAD/CONDUCTIVIDAD varía según el tejido, por lo que la frecuencia se adapta según el tipo de tejido


Cuanto MÁS ALTA sea la frecuencia, más concéntrica y superficial.
Cuanto MÁS BAJA es la frecuencia más difusa y profunda
La tecarterapia Winback ofrece tres frecuencias: 300kHz, 500kHz y 1000kHz, lo que le proporciona una gran versatilidad como clínico.
Le permite elegir la frecuencia óptima en función del tipo de tejido y la profundidad. De este modo, los resultados se optimizan.

300 kHz
Tejidos duros
ligamento, tendón, articulación, hueso

500 kHz
Tejidos blandos
músculo, fascia, linfático, vascular

1000 kHz
Piel y tejidos subcutáneos
piel, cicatriz, fascia


En biología, la reacción de los tejidos al paso de una corriente de alta frecuencia se denomina diatermia.
Termia localizada fuerte, neovascularización. Neo-colagénesis
Vasodilatación de los troncos vasculares. Aumento de la circulación arteriovenosa y linfática.
Aumento de la microcirculación. Mejor oxigenación, calor suave y confortable percibido por el paciente.
Sin más calor que la ligera actividad térmica provocada por el efecto biológico


Combinado con la experiencia de los terapeutas
LA REHABILITACIÓN ES 2X MÁS RÁPIDA


No es invasivo y es cómodo tanto para los pacientes como para los terapeutas.
Para el paciente
La sensación de calor y la eliminación inmediata del dolor hacen que la sesión sea agradable para el paciente (¡que incluso pedirá más!)
Para el terapeuta
Al aliviar el dolor y la tensión, sus esfuerzos manuales serán más eficaces y menos dolorosos.
Tiene contraindicaciones limitadas: No tiene contraindicaciones para prótesis articulares, material ortopédico o fracturas. Se puede utilizar a diario y tratar sobre tatuajes y cualquier tipo de piel. Puede utilizarse a diario. - El profesional debe abstenerse de cualquier tratamiento en los siguientes casos: marcapasos - bomba de insulina
- neuroestimulador - embarazo - hipertensión o hipotensión grave - cáncer - trastornos de la coagulación -
enfermedades infecciosas para las que está contraindicado el calor - flebitis - tuberculosis.
- Insensibilidad al dolor - insensibilidad al calor - quemaduras - lesiones cancerosas en la zona de tratamiento.
- El operador debe abstenerse de realizar tratamientos que impliquen la aplicación directa (electrodo en contacto) en
las siguientes zonas del cuerpo: ojos - testículos - ovarios - cartílago de crecimiento


Tratamientos manuales
La energía Winback aumenta la eficacia de sus tratamientos manuales:
Trabaje suavemente en todo tipo de tejidos con nuestros accesorios: manteniendo los electrodos en las manos, con las manos libres, llevando los brazaletes en las muñecas (o en sus pacientes) o trabajando con la herramienta Fascia.